Dans une récente étude publiée sur medRxiv* serveur de préimpression, des chercheurs de l’Université de Californie à San Francisco ont illustré les découvertes cardiaques chez les individus récupérés par la maladie à coronavirus 2019 (COVID-19) plus d’un an après l’infection.
Étude : Capacité d’exercice réduite, incompétence chronotrope, inflammation et symptômes dans le COVID-19 post-aigu. Crédit d’image : Kateryna Kon/Shutterstock
Sommaire
Arrière-plan
Après un COVID-19 aigu, certaines personnes développent des symptômes à long terme appelés séquelles post-aiguës du COVID-19 (PASC) ou COVID long. Bien que certaines enquêtes affirment que plus de 30 % des personnes infectées par le coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2) présentent des symptômes chroniques, les évaluations basées sur la population varient de 3 à 12 %. Étant donné que le SRAS-CoV-2 a infecté plus de la moitié de la population aux États-Unis (États-Unis), la compréhension du PASC est un problème de santé publique important.
Notamment, les mécanismes à l’origine des symptômes cardiopulmonaires chroniques après une longue COVID sont incertains. Néanmoins, une activation immunitaire anormale, un dysfonctionnement endothélial et une inflammation chronique ont été liés au PASC cardiopulmonaire. La caractérisation des phénotypes de COVID longs cardiopulmonaires par des évaluations cardiaques multimodales peut donner un aperçu des voies possibles.
À propos de l’étude
La présente recherche visait à délimiter l’étiologie des symptômes cardio-pulmonaires associés au long COVID. Pour cela, l’équipe a utilisé des évaluations multimodalités, telles que l’imagerie par résonance magnétique cardiaque (CMR), la surveillance du rythme ambulatoire, l’échocardiographie, les tests d’effort cardiopulmonaire (CPET) et les marqueurs sanguins. Les auteurs ont effectué des évaluations CPET, de suivi du rythme ambulatoire et de CMR chez des personnes atteintes d’une infection par le SRAS-CoV-2 confirmée par la réaction en chaîne par polymérase (PCR) moins d’un an plus tôt et des patients COVID-19 symptomatiques.
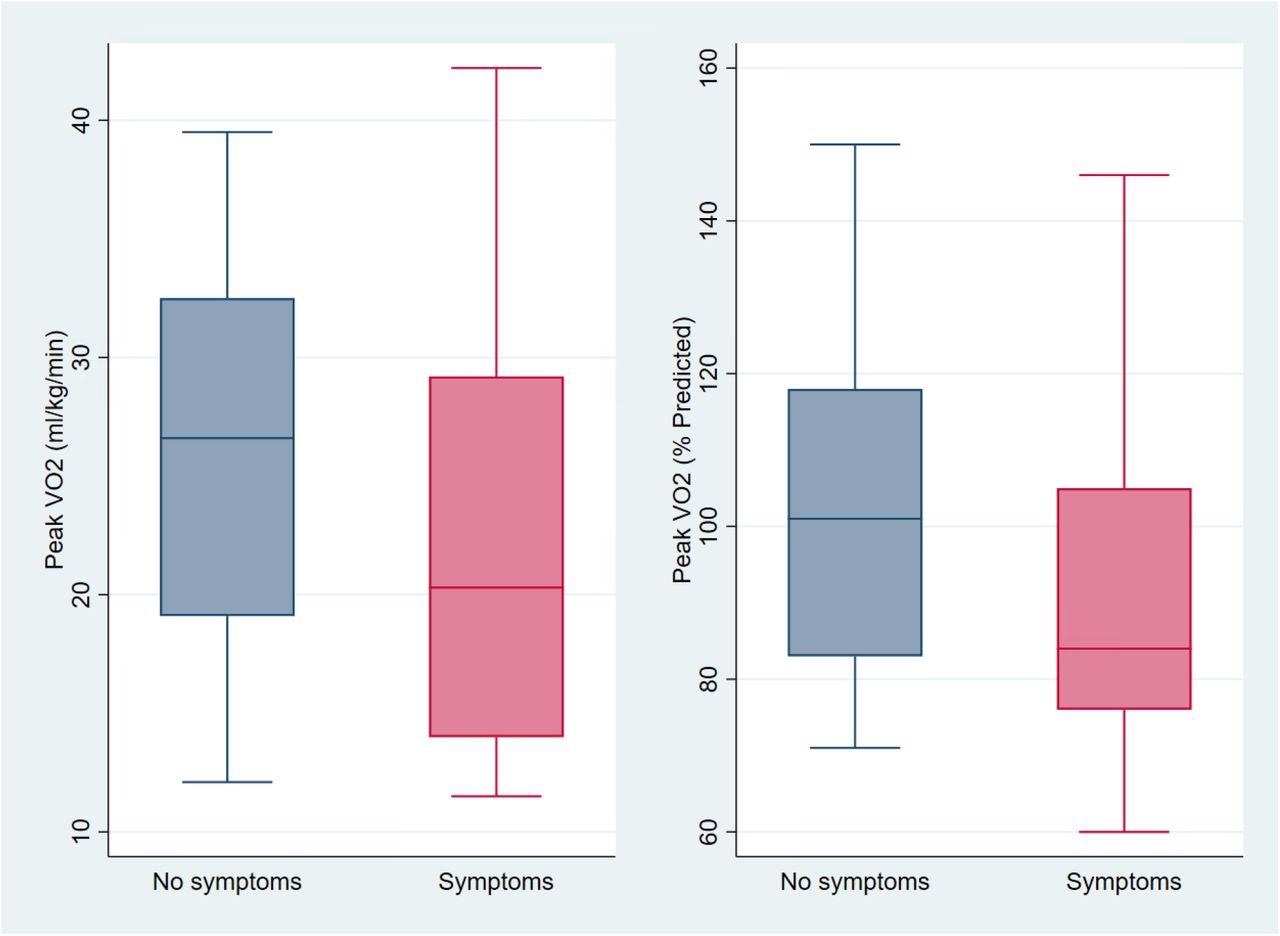
Capacité d’exercice Parmi ceux avec et sans symptômes cardio-pulmonaires (n = 39) Sur la gauche se trouvent des tracés en boîte à moustaches de la consommation maximale d’oxygène non ajustée (VO2 en ml/kg/min à gauche et pourcentage de la valeur prévue à droite) parmi ceux sans ( bleu) et avec douleur thoracique, dyspnée ou palpitations (rose). Le pic moyen de VO2 était de 22,1 ml/kg/min chez les personnes présentant des symptômes cardio-pulmonaires, contre 26,0 ml/kg/min chez les personnes sans symptômes, une différence non statistiquement significative de -3,9 ml/kg/min (IC à 95 % -1,7 à 9,6 ; p = 0,17) ou 92 % contre 103 % pour cent prédit (différence -10,5, IC à 95 % -5,0 à 26,1 ; p = 0,18). Après ajustement en fonction de l’âge, du sexe, de l’hospitalisation pour COVID aigu, de la catégorie d’IMC et des mois depuis l’infection par le SRAS-CoV-2, le pic de VO2 était inférieur de 2,7 ml/kg/min chez les personnes signalant des symptômes cardiopulmonaires (IC à 95 % -6,9 à 1,5 ; p = 0,20), ce qui équivaut à 11 % de moins que prévu (IC à 95 % -27 à 5, p = 0,17), aucune de ces différences n’étant statistiquement significative.
Sur la gauche se trouvent des tracés en boîte à moustaches de la consommation maximale d’oxygène non ajustée (VO2 en ml/kg/min à gauche et pourcentage de la valeur prédite à droite) parmi ceux sans (bleu) et avec douleur thoracique, dyspnée ou palpitations (rose). Pic moyen VO2 était de 22,1 ml/kg/min chez les personnes présentant des symptômes cardio-pulmonaires contre 26,0 ml/kg/min chez les personnes sans symptômes, une différence non statistiquement significative de -3,9 ml/kg/min (IC à 95 % -1,7 à 9,6 ; p= 0,17) ou 92 % contre 103 % pour cent prédit (différence -10,5, IC à 95 % -5,0 à 26,1 ; p = 0,18). Après ajustement pour l’âge, le sexe, l’hospitalisation pour COVID aigu, la catégorie d’IMC et les mois depuis l’infection par le SRAS-CoV-2, pic de VO2 était inférieure de 2,7 ml/kg/min chez les personnes signalant des symptômes cardiopulmonaires (IC à 95 % -6,9 à 1,5 ; p = 0,20), ce qui équivaut à 11 % de moins que prévu (IC à 95 % -27 à 5, p = 0,17), ni dont des différences statistiquement significatives.
De plus, les sujets faisaient partie de l’impact à long terme du nouveau groupe CoV (LIINC). L’étude LIINC a exploré la récupération du SRAS-COV-2 chez les personnes atteintes de COVID-19 confirmé et a inclus des personnes atteintes de maladies aiguës et asymptomatiques graves.
De plus, les sujets exclus de la présente étude comprenaient des femmes enceintes afin de minimiser la confusion associée aux altérations cardiaques attendues pendant la grossesse et celles présentant un trouble cardio-pulmonaire important, tel qu’un infarctus du myocarde, une cardiopathie congénitale, une chirurgie cardiaque ou une insuffisance cardiaque. De plus, les sujets ont déclaré des variables telles que la race, le sexe, le revenu, l’éducation et l’origine ethnique. L’équipe a ajusté les facteurs de confusion et a utilisé des modèles de régression linéaire et logistiques pour comparer les personnes avec et sans symptômes cardiopulmonaires tels que douleurs thoraciques, dyspnée et palpitations.
Résultats
Selon les résultats de l’étude, 46 sujets ont subi au moins un test cardiaque avancé environ 17 mois après la COVID-19 parmi les 120 personnes étudiées. De plus, l’âge médian des sujets était de 52 ans, 18 étaient des femmes et six ont été hospitalisés pour une infection aiguë sévère par le SRAS-CoV-2.
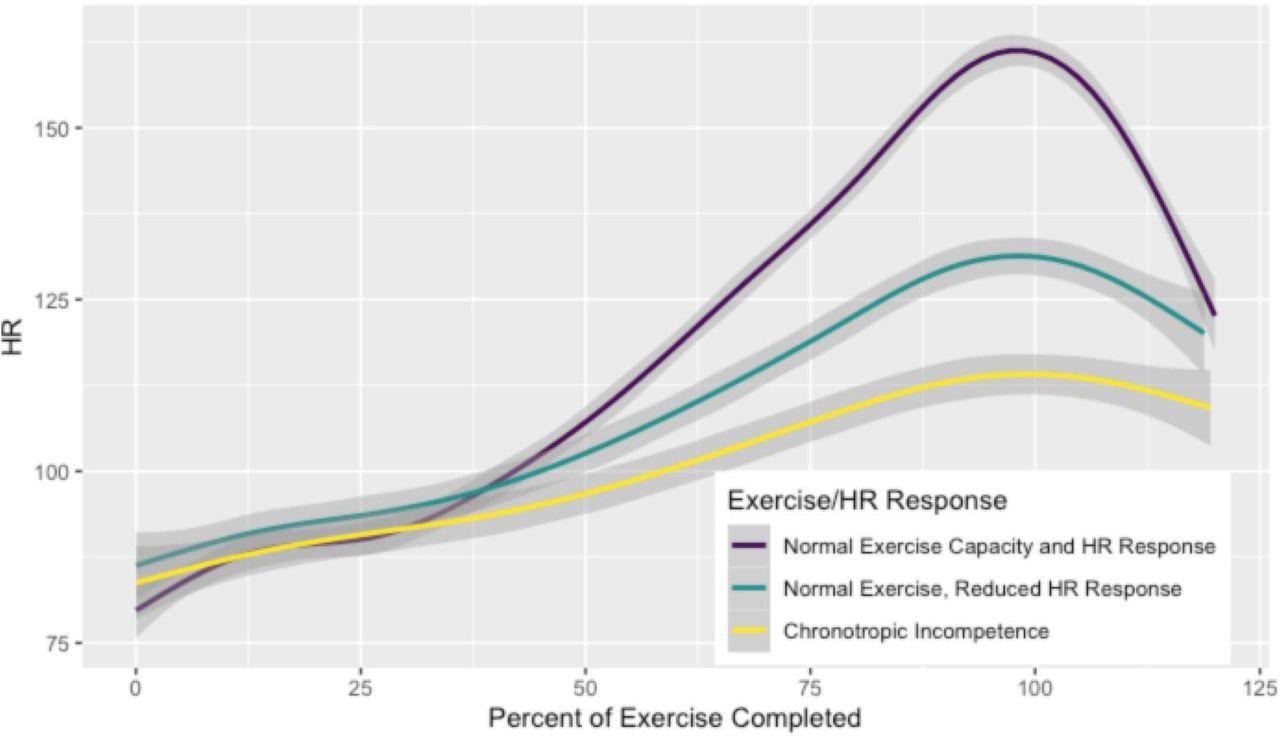
Fréquence cardiaque pendant l’exercice par réponse chronotrope Ces lignes représentent la fréquence cardiaque moyenne à un pourcentage donné d’exercice terminé classé par capacité d’exercice normale et réponse chronotrope pendant l’exercice en haut en violet (pic VO2≥85 % prévu et AHRR ≥80 % ; R2 0,89), capacité d’exercice normale avec réponse chronotrope réduite en sarcelle (pic VO2≥85 % prévu et AHRR <80 % ; R2 0,90) et capacité d'exercice réduite avec incompétence chronotrope en jaune (pic VO2<85 % prévu et AHRR <80 % ; R2 0,75). Les barres grises représentent les intervalles de confiance à 95 % pour chaque ligne ajustée. Les résultats sont similaires lorsque vous tracez % APMHR ou AHRR au lieu de la fréquence cardiaque absolue (Figure supplémentaire 1).
Chez les 39 sujets CMR, un faible volume ventriculaire droit (RV) et un faible volume d’éjection systolique, ainsi qu’une augmentation du volume extracellulaire ont été observés chez les participants présentant des symptômes cardio-pulmonaires. Cependant, il n’y avait aucune preuve d’augmentation du gadolinium tardif ou de variations de la cartographie T1 ou T2.
Dans le groupe de suivi ambulatoire, l’équipe n’a trouvé aucune arythmie. Au contraire, sur 39 participants au CPET, 13 sur 15 ayant une capacité d’exercice inférieure ont signalé de la fatigue ou des symptômes cardio-pulmonaires. Le taux de consommation maximale contrôlée d’oxygène (VO2) a été réduit de 11 % des valeurs prédites ou de 2,7 ml/kg/min chez les personnes présentant des symptômes cardiopulmonaires, tels que la dyspnée et les douleurs thoraciques. De plus, la variation corrigée du pic de VO2 était de -21 % des valeurs anticipées soit -5,9 ml/kg/min compte tenu de la fatigue et des symptômes cardiopulmonaires.
De plus, neuf des 15 volontaires avec un pic de VO2 inférieur avaient une incompétence chronotrope comme principale aberration. Une réserve de fréquence cardiaque contrôlée inférieure à 80 % était associée à une capacité d’exercice inférieure. Les personnes atteintes d’incompétence chronotrope ont signalé une augmentation de la protéine C réactive à haute sensibilité (hsCRP), une diminution de la variabilité de la fréquence cardiaque et une récupération de la fréquence cardiaque plus faible, qui sont tous des signes de dysfonctionnement autonome.
conclusion
Dans l’ensemble, les résultats de l’étude ont montré que les personnes ayant des antécédents de COVID-19 et des symptômes cardiopulmonaires persistants 18 mois après l’infection par le SRAS-CoV-2 ont une faible capacité d’exercice. Les chercheurs ont découvert que la capacité d’exercice réduite était liée à l’incompétence chronotrope dans le PASC. De plus, les données du suivi du rythme ambulatoire ont indiqué des niveaux plus élevés de hsCRP et un dysfonctionnement autonome comme justification du PASC cardiopulmonaire.
De plus, de nombreux sujets présentaient des épanchements péricardiques légers ou mineurs. Pourtant, les enquêteurs n’ont trouvé aucune indication de myocardite passée ou continue. Ils ont mentionné qu’en dehors de la myocardite, ces épanchements péricardiques étaient corrélés à la hsCRP. De plus, l’équipe a suggéré que d’autres recherches sur les processus du PASC cardiopulmonaire devraient intégrer un examen du système nerveux autonome pour découvrir des cibles de traitement possibles.
Pour conclure, les travaux actuels ont démontré qu’après COVID-19, la hsCRP et une capacité d’exercice et une réponse de la fréquence cardiaque plus faibles à l’exercice étaient liées à des symptômes cardiovasculaires persistant pendant plus d’un an. En outre, les résultats ont indiqué que le long COVID cardiopulmonaire pourrait être causé par un dysfonctionnement autonome persistant et une inflammation.
*Avis important
medRxiv publie des rapports scientifiques préliminaires qui ne sont pas évalués par des pairs et, par conséquent, ne doivent pas être considérés comme concluants, guider la pratique clinique/les comportements liés à la santé, ou traités comme des informations établies.