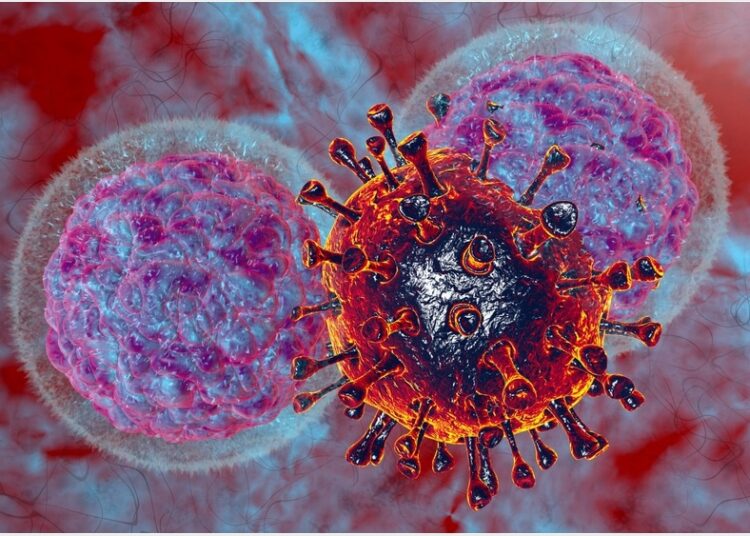
Au cours de la pandémie en cours de la maladie à coronavirus 2019 (COVID-19), il est devenu clair que l’inflammation hyperactive est parfois induite par le coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2) via son antigène de pointe. Ceci est médié par les cytokines libérées par les cellules inflammatoires, telles que les monocytes.
Une nouvelle intéressante bioRxiv* preprint rapporte la suppression de la glycolyse des monocytes et de la production de cytokines lorsqu’ils sont exposés au virus, après un prétraitement avec le médicament couramment utilisé, la metformine.
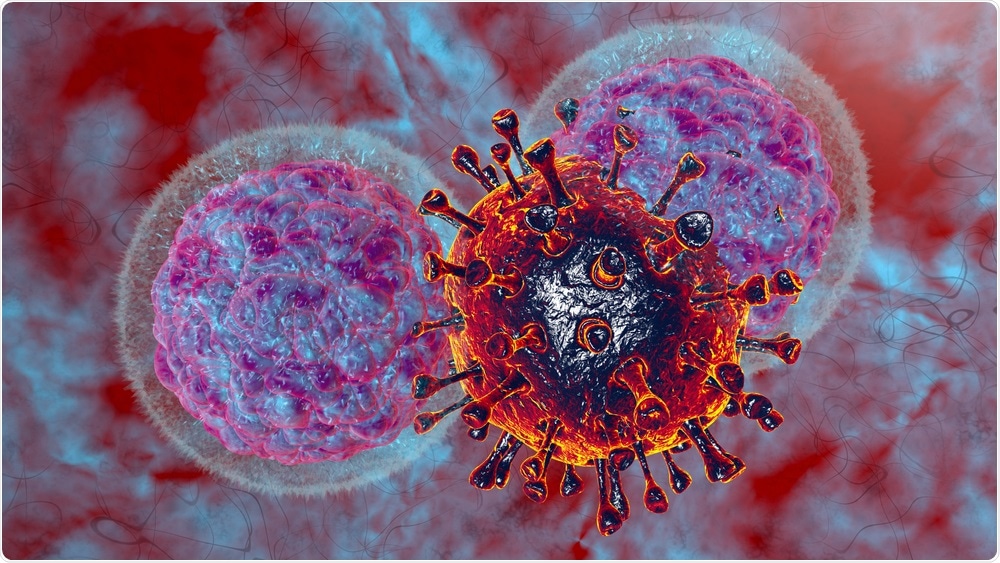
Étude: La metformine supprime l’activation immunométabolique des monocytes par le SARS-CoV-2 et la sous-unité de protéine de pointe. Crédit d’image : Numstockeur / Shutterstock.com
Sommaire
Arrière-plan
On pense que la réaction hyper-inflammatoire induite par le SRAS-CoV-2 est en grande partie responsable d’une grande partie des dommages aux organes et de la détresse respiratoire associés au COVID-19. Divers médicaments anti-inflammatoires ont été utilisés pour traiter cette maladie avec un succès inconsistant.
Le manque de succès des médicaments est probablement dû à la compréhension limitée des mécanismes responsables de l’inflammation intense observée dans COVID-19.
À cette fin, aucun schéma commun de libération de cytokines n’a été identifié chez les patients atteints de COVID-19 sévère ou critique. Cela a conduit à une nomenclature diversifiée pour ce syndrome, y compris la tempête de cytokines, le syndrome inflammatoire multisystémique ou le syndrome d’activation des macrophages.
Les monocytes sont des cellules immunitaires innées qui sont classées comme un sous-type de phagocytes mononucléés. Dans COVID-19, les monocytes reflètent des changements tels qu’une faible expression de l’antigène leucocytaire humain DR (HLA-DR), des niveaux élevés d’expression de CD16 et la production de cytokines, qui indiquent tous un état hyperinflammatoire.
Les monocytes donnent naissance à des macrophages, qui engloutissent des agents pathogènes et des débris cellulaires, dont le SARS-CoV-2. Cependant, ce virus n’infecte pas réellement les monocytes.
Cellules immunitaires dans l’inflammation
Dans des conditions qui favorisent l’inflammation, comme c’est le cas dans l’infection par le SRAS-CoV-2, les cellules immunitaires deviennent métaboliquement actives pour favoriser l’inflammation et répondre au stimulus pathogène.
Pour maintenir des taux de métabolisme aussi élevés, les cellules immunitaires passeront généralement aux voies aérobies du glucose qui produisent d’abondantes molécules d’adénosine triphosphate (ATP). En conséquence, ces cellules augmentent leur production de médiateurs pro-inflammatoires.
Le SRAS-CoV-2 reprogramme également le métabolisme des lipides dans le monocytes, ce qui conduit à la formation de gouttelettes lipidiques qui précèdent la production de cytokines inflammatoires.
Passage médié par HIF-1α à la glycolyse
La présente étude décrit le phénomène qui se produit lorsque les monocytes se lient à la protéine S1 du pic SARS-CoV-2. Cette liaison réinitialise le métabolisme des monocytes en glycolyse anaérobie de manière dose-dépendante.
Cette augmentation de la glycolyse est associée à une libération accrue de cytokines pro-inflammatoires, notamment l’interleukine-6 (IL-6) et le facteur de nécrose tumorale-α (TNF-α). Ces cytokines sont étroitement liées à la tempête de cytokines liée au COVID-19.
Ce passage au métabolisme anaérobie est dû à la présence du facteur 1α inductible par l’hypoxie (HIF-1α). Si cette reprogrammation pouvait être inhibée, l’apparition de l’inflammation pourrait probablement être évitée.
En effet, la chétomine, inhibiteur de HIF-1α, lorsqu’elle est utilisée pour prétraiter le macrophage avant l’exposition à S1, a conduit à la suppression de la glycolyse et de la libération de cytokines.
« HIF-1α semble être un régulateur maître de la reprogrammation glycolytique et de l’activation inflammatoire des monocytes sous stimulation S1. «
Suppression de la glycolyse liée à la réduction des cytokines
Le prétraitement des monocytes avec l’inhibiteur de la glycolyse 2-désoxyglucose (2-DG) a également conduit à une chute drastique des taux de cytokines. Cependant, cette molécule est également capable d’inhiber largement le métabolisme mitochondrial.
Par conséquent, une expérience témoin a été réalisée dans laquelle les monocytes ont été privés de glucose. Lorsqu’ils sont exposés à S1, les monocytes privés de glucose ont connu une augmentation de la phosphorylation oxydative en utilisant l’oxydation des acides gras, ce qui a conduit à une augmentation des cytokines malgré l’inhibition de la glycolyse. Cela n’a pas été observé avec l’utilisation de 2-DG, qui a supprimé à la fois la glycolyse et les voies métaboliques mitochondriales.
Bien que la chétomine et le 2-DG aient inhibé la glycolyse et la libération de cytokines par les monocytes après exposition à l’antigène de pointe, ils ne conviennent pas à l’administration clinique. A l’inverse, la metformine, qui diminue la production de glucose, est déjà approuvée et largement utilisée pour le traitement du diabète ainsi que pour les patients gériatriques.
Le prétraitement des monocytes avec de la metformine avant exposition à l’antigène de pointe a conduit à la suppression de la glycolyse et de la respiration mitochondriale dans les cellules. Simultanément, le prétraitement à la metformine s’est également avéré empêcher la production de cytokines en réponse à l’exposition à S1.
De plus, un prétraitement avec de la metformine a conduit à l’inhibition de la libération de cytokines par les monocytes après leur exposition au SARS-CoV-2 de type sauvage. Cela indique que la metformine est également capable de bloquer l’effet d’autres protéines pro-inflammatoires en plus de la protéine de pointe.
Quelles sont les implications ?
La présente étude identifie un mécanisme possible responsable de la libération hyperactive de cytokines au cours de la phase précoce de la réponse immunitaire innée au virus. Comme l’infection active par le virus ne se produit pas dans les monocytes, cette inflammation semble être activée soit par la protéine de pointe virale, soit par d’autres protéines virales structurelles, soit par le matériel génomique viral.
L’exposition des monocytes aux protéines virales peut être due à une antigénémie virale et/ou résulter de la liaison directe du virus aux macrophages. Cette reconnaissance des monocytes/macrophages S1 peut également sous-tendre l’inflammation locale du tissu musculaire qui est largement rapportée après la vaccination COVID-19.
Les monocytes ont de faibles niveaux d’enzyme de conversion de l’angiotensine 2 (ACE2), qui est le récepteur le plus connu du SRAS-CoV-2. Cependant, la protéine de pointe se lie également aux lectines de type C, qui sont des molécules de signalisation sur les cellules myéloïdes, ainsi qu’au récepteur CD147 qui est présent à des niveaux élevés sur les monocytes et les macrophages.
La découverte que la metformine régule les voies immunométaboliques déclenchées par le SRAS-CoV-2 est importante, car elle offre une approche thérapeutique potentielle pour supprimer l’inflammation dans COVID-19. En tant que médicament peu coûteux, sûr et largement disponible, la metformine offre une excellente voie pour une enquête plus approfondie.
« En résumé, la protéine de pointe SARS-CoV-2 induit une réponse immunométabolique pro-inflammatoire dans les monocytes qui peut être supprimée par la metformine, et la metformine supprime également les réponses inflammatoires au SARS-CoV-2 vivant. Cela a des implications potentielles pour le traitement de l’hyperinflammation pendant COVID-19. »
*Avis important
bioRxiv publie des rapports scientifiques préliminaires qui ne sont pas évalués par des pairs et, par conséquent, ne doivent pas être considérés comme concluants, orienter la pratique clinique/le comportement lié à la santé, ou traités comme des informations établies.
Référence de la revue :
-
Cory, TJ, Emmons, RS, Yarbro, JR, et al. (2021). La metformine supprime l’activation immunométabolique des monocytes par le SRAS-CoV-2 et la sous-unité 1 de la protéine de pointe. bioRxiv préimpression. doi: 10.1110/2021.05.27.445991. https://www.biorxiv.org/content/10.1101/2021.05.27.445991v1