L'anesthésiologiste et d'autres chercheurs du Michigan Medicine, Ann Arbor, du New York Medical College, du Valhalla et du Center for Consciousness Science, de la faculté de médecine de l'Université du Michigan, Ann Arbor, ont signalé une série de cas de patients atteints de la maladie à coronavirus en phase critique 2019 (COVID-19) qui ont développé des symptômes neuropsychologiques après leur sortie de l'hôpital.
Leur étude intitulée «Delirium and Post-Discharge Neuropsychological Outcomes in Criticalement malades with COVID-19: an Institutional Case Series» est maintenant disponible sur le serveur de pré-impression medRxiv. *
Sommaire
Contexte
Nous sommes au milieu d'une pandémie causée par le coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2) – l'agent causal du COVID-19 – comme l'a déclaré l'Organisation mondiale de la santé (OMS) en mars 2020. La pandémie a infecté plus de 50 millions de personnes dans le monde, ce qui a entraîné plus de 1,25 million de décès. Des centaines de milliers de personnes infectées ont développé un COVID-19 critique, nécessitant une hospitalisation et même un traitement de soins intensifs.
Complications neurologiques du COVID-19
Le COVID-19 est connu pour provoquer plusieurs symptômes et complications neurologiques tels que l'encéphalopathie (inflammation du cerveau), le délire, les accidents vasculaires cérébraux, les convulsions et les mouvements anormaux appelés ataxie.
L'une des complications les plus courantes du COVID-19 sévère est le délire, expliquent les chercheurs. Il a été signalé chez 65 à 80 pour cent des patients qui avaient besoin d'une hospitalisation en unité de soins intensifs (USI). Ceci est généralement causé par l'attaque du virus sur le système nerveux central et les réponses inflammatoires associées qui causent des dommages cognitifs. Les risques sont augmentés en raison de facteurs associés tels que l'isolement social et la sédation pendant le séjour aux soins intensifs.
Des questions demeurent sur le délire
Malgré une incidence aussi élevée de délire chez les patients atteints de COVID-19 sévère, l'évolution clinique réelle de cette affection n'est pas clairement comprise. Les auteurs de cette étude spéculent sur plusieurs facteurs contributifs tels que l'utilisation de plusieurs médicaments, l'inflammation associée, les accidents vasculaires cérébraux et les événements vasculaires dans le cerveau. Ils écrivent que ces facteurs doivent être clairement compris dans leur contribution aux effets neurologiques dans le COVID-19 sévère.
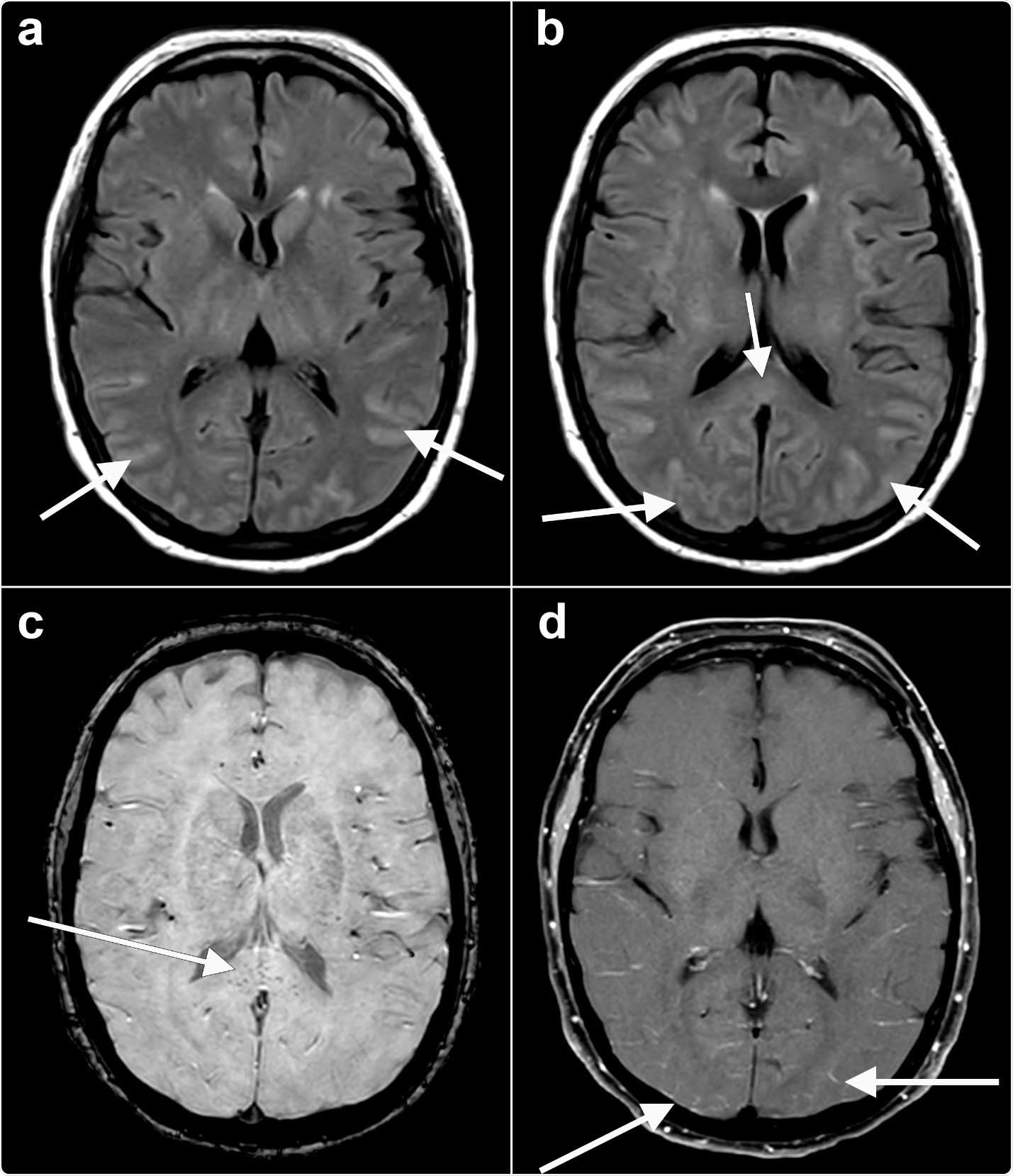
Les images de récupération par inversion axiale atténuée par le fluide (FLAIR) (a, b) au niveau des noyaux gris centraux montrent un signal FLAIR hyperintense anormal (flèches) affectant les lobes occipitaux bilatéraux, temporaux. Cela semble presque sulcal suggérant une composante protéique plus élevée dans le liquide céphalo-rachidien. Notez le signal FLAIR élevé dans le splénium du corps calleux (flèche) suggérant une insulte parenchymateuse. L'imagerie pondérée par sensibilité axiale (SWI) (c) au niveau du splénium du corps calleux montre de petites zones de susceptibilité (flèche) dans le splénium, probablement liées à une microhémorragie. Le post-contraste axial T1 (d) avec suppression de la graisse au niveau des noyaux gris centraux montre une amélioration subtile, bien que vraie, (flèches) dans les sillons postérieurs, le modèle arachnoïdien pial (leptoméningé) suggérant un degré d'encéphalite.
Étudier le design
Il s'agissait d'un examen rétrospectif des cas dans un seul centre de Michigan Medicine. Les détails des graphiques ont été recueillis auprès de patients gravement malades atteints de COVID-19. Après leur sortie de l'hôpital, ces patients ont été interrogés via des enquêtes téléphoniques pour détecter des déficits neurologiques. Les données ont été collectées entre le 1er mars et le 31st Mai 2020.
Certaines des principales questions posées étaient:
- Présence de délire à tout moment pendant l'admission
- Durée du délire (en jours)
- Évolution clinique du délire
- Utilisation de médicaments antipsychotiques
- Durée du séjour hospitalier
- Durée du séjour aux soins intensifs
- Jours nécessitant une assistance respiratoire
- Valeurs biologiques, y compris la numération des globules blancs, la protéine C-réactive, la ferritine, la lactate déshydrogénase, le d-dimère et l'interleukine-6.
- Nouvelle consultation psychiatre
- Nouvelle utilisation des antidépresseurs
- Résultat final après la sortie, y compris rester à la maison, rester dans des établissements de soins de longue durée ou mourir.
- Toutes les données sur les études de neuroimagerie
- Entretiens téléphoniques dans les 30 à 60 jours suivant la sortie de l'hôpital pour vérifier les signes subjectifs ou objectifs de déficience cognitive. Les tests utilisés étaient: «Système d'information sur la mesure des résultats déclarés par les patients (PROMIS) Capacités de la fonction cognitive 4a, test béni court (score 0-4 = cognition normale, score 5-9 = déficience discutable, score ≥10 = déficience compatible avec la démence) , 28 Méthode d'évaluation de la confusion familiale pour le délire et le questionnaire sur la santé du patient-9 (les scores ≥ 10 étaient considérés comme des tests positifs pour la dépression) ».
Les stratégies de prévention du délire, y compris «ABCDEF ICU libération bundle», ont également été évaluées. Certaines des stratégies de prévention du délire chez les patients étaient:
- Évaluer et traiter la douleur
- Cesser les contraintes physiques
- Exercices de mobilité structurés
- Retrait de lignes ou d'appareils médicaux temporaires
- Placez des objets familiers de la maison au chevet du lit
- Éducation familiale et réconfort
- Promouvoir l'utilisation d'aides visuelles et auditives
- Protocoles de promotion du sommeil (par exemple, lumières éteintes la nuit, comprimés de mélatonine)
- Essais d'éveil spontanés
Résultats
La plupart des patients présentant un délire et des troubles neuropsychologiques après un COVID-19 sévère étaient afro-américains et non hispaniques. Ils présentaient généralement des comorbidités telles que l'hypertension, le diabète sucré et l'obésité. Les résultats globaux de cette étude étaient:
- L'incidence du délire a été observée chez 107 des 148 patients au total (72 pour cent)
- La durée médiane du délire était de 10 jours (entre 4 et 17 jours)
- La mesure de prévention du délire la plus courante était l'évaluation et le traitement de la douleur; les mesures les moins utilisées étaient la fourniture d'objets familiers au patient et l'utilisation d'essais d'éveil spontané
- Une nouvelle utilisation d'antidépresseurs a été observée fréquemment chez les personnes atteintes de délire (24 pour cent des patients ou 26 sur 107 patients) par rapport à celles sans délire (4 sur 41 ou 9,8 pour cent)
- Une consultation psychiatrique était nécessaire pour 20 pour cent des personnes souffrant de délire et 0 pour cent parmi celles sans délire.
- Aucune amélioration du délire n'a été observée chez les patients pendant leur séjour à l'hôpital
- La durée médiane d'hospitalisation était de 25 jours et la durée médiane d'hospitalisation était de 15 jours
- La durée de l'hospitalisation, le séjour aux soins intensifs et le besoin d'une ventilation mécanique ont allongé la durée du délire chez les patients
- La consommation de médicaments sédatifs-hypnotiques faisait partie des personnes atteintes de délire
- Ces patients souffrant de délire avaient des marqueurs plus élevés de l'inflammation tels que WBC, CRP, LDH et d dimère.
- La disposition finale de 38 pour cent des patients souffrant de délire était un établissement de soins qualifiés après leur sortie.
- 23% des patients avaient des troubles cognitifs après leur sortie de l'hôpital
- 12% des patients atteints de délire ont été testés positifs pour la dépression après leur sortie
Conclusions et implications
Les auteurs de l'étude suggèrent que le délire est une complication grave et courante chez les personnes atteintes de COVID-19 sévère. Cela était susceptible de se prolonger, en particulier avec un séjour prolongé aux soins intensifs. Les auteurs concluent: « D'autres recherches devraient viser à identifier les facteurs de risque indépendants dans cette population et de nouvelles stratégies de prévention efficaces. »
*Avis important
medRxiv publie des rapports scientifiques préliminaires qui ne sont pas examinés par des pairs et, par conséquent, ne doivent pas être considérés comme concluants, orienter la pratique clinique / les comportements liés à la santé, ou traités comme des informations établies.